ADRIATIC MEDICAL CENTAR AMC
ZU Dnevna bolnica
“Dr Zejnilović”
Bar
Laboratorija “Dr Zejnilović”
Bijelo Polje
Dijagnostika i lečenje iz oblasti:
Urologija

PCR-dijagnostika
Laboratorijska dijagnostika
Interna medicina - kardiologija
Radiologija

ORL-otorinolaringologija
Gastroenterologija
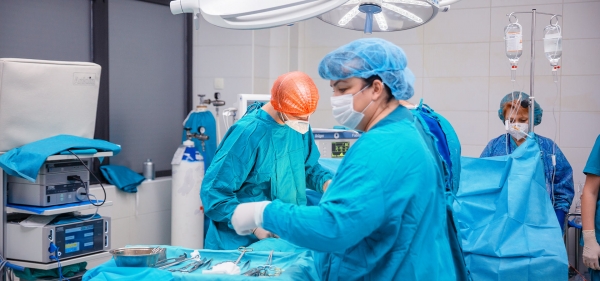
Hirurgija
Naši doktori
Danas predstavlja bolnicu koja okuplja stručni tim sačinjen od doktora različitih specijalnosti i subspecijalnosti.

dr Nihad Zejnilović
Urologija

dr Biljana Popović
Anesteziolog

dr Munevera Zejnilović
spec kliničke biohemije

Ivana Bojić-Kontreras
Molekularni biolog

mr. ph. Sara Polimac
Medicinski biohemičar

dr Dušan Perović
Mikrobiologija

dr Ećo Sinan
Kardiolog

dr Dragana Kastratović
Kardiolog


